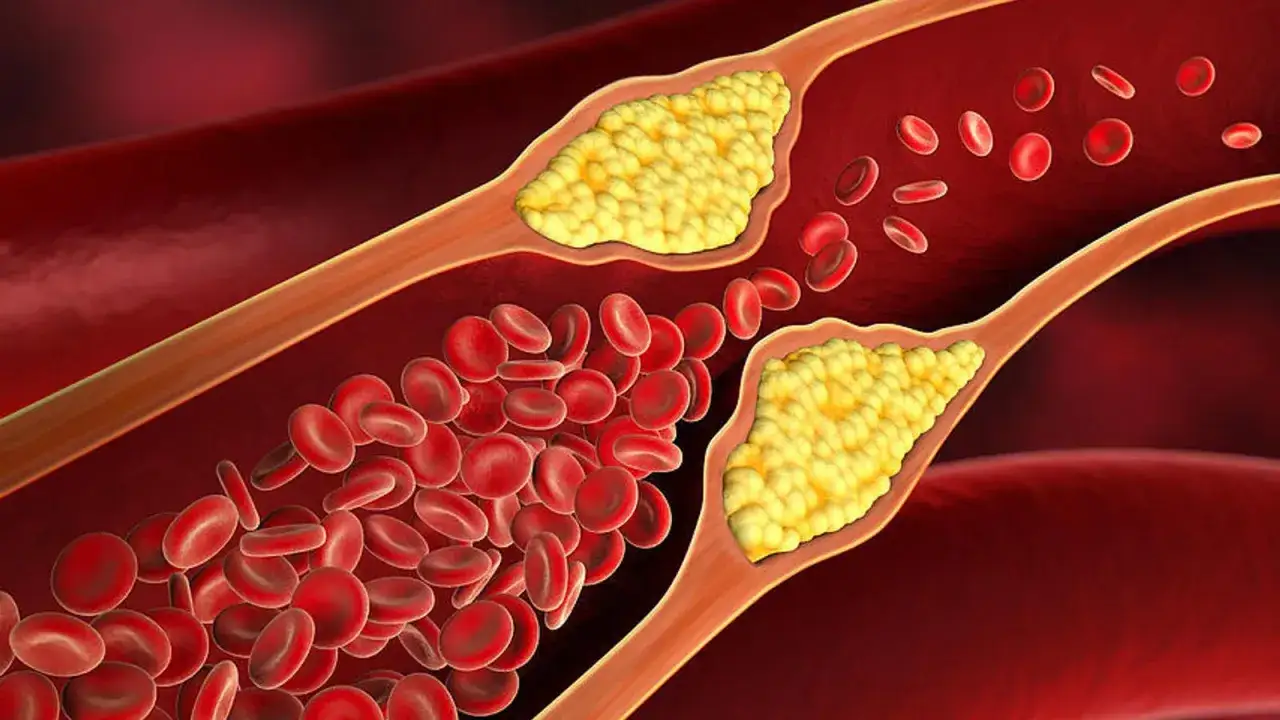
Die medikamentöse Therapie der Arteriosklerose spielt eine entscheidende Rolle bei der Verlangsamung des Fortschreitens dieser Erkrankung und der Verhinderung schwerwiegender kardiovaskulärer Komplikationen wie Herzinfarkt und Schlaganfall. Zu den wichtigsten Medikamenten gehören Statine, die die Cholesterinproduktion in der Leber hemmen und somit das LDL-Cholesterin senken. Diese Medikamente sind besonders wirksam bei Patienten mit erhöhtem LDL-Cholesterin und einem hohen Risiko für kardiovaskuläre Ereignisse.
Zusätzlich kommen Blutverdünner wie Acetylsalicylsäure (ASS) und Clopidogrel zum Einsatz, um die Bildung von Blutgerinnseln zu verhindern. In vielen Fällen ist eine Kombinationstherapie erforderlich, um die besten Ergebnisse zu erzielen. Diese Kombinationen und die Bedeutung von Lebensstiländerungen sind entscheidend für die erfolgreiche Behandlung der Arteriosklerose.
Kernpunkte:
- Statine sind die erste Wahl zur Senkung des LDL-Cholesterins und zur Stabilisierung von Plaques.
- Blutverdünner wie ASS und Clopidogrel verhindern die Bildung von Thrombosen.
- Cholesterinresorptionshemmer wie Ezetimib werden bei unzureichender Statinwirkung eingesetzt.
- Lebensstiländerungen, einschließlich Ernährung und Bewegung, sind wichtige Ergänzungen zur medikamentösen Therapie.
- Neue Medikamente wie PCSK9-Hemmer und Forschungsansätze bieten vielversprechende Perspektiven.
Medikamente zur Behandlung von Arteriosklerose: Grundlagen und Wirkung
Die medikamentöse Therapie der Arteriosklerose ist entscheidend, um das Fortschreiten der Krankheit zu verlangsamen und kardiovaskuläre Komplikationen zu verhindern. Zu den zentralen Medikamenten gehören Statine, die die Cholesterinproduktion in der Leber hemmen und somit das LDL-Cholesterin senken. Diese Medikamente sind besonders wichtig für Patienten mit erhöhtem LDL-Cholesterin und einem hohen Risiko für Herz-Kreislauf-Erkrankungen. Durch die Stabilisierung arteriosklerotischer Plaques tragen Statine dazu bei, schwerwiegende Ereignisse wie Herzinfarkte und Schlaganfälle zu vermeiden.
Ein weiterer wichtiger Medikamententyp sind Blutverdünner, die zur Verhinderung von Blutgerinnseln eingesetzt werden. Diese Medikamente, wie Acetylsalicylsäure (ASS) und Clopidogrel, hemmen die Thrombozytenaggregation und reduzieren somit das Risiko von Thrombosen. Durch die Kombination dieser Medikamente mit anderen Therapieformen wird die Wirksamkeit der Behandlung erhöht und die Sicherheit der Patienten verbessert.
Statine: Cholesterinsenkung und Plaquestabilisierung verstehen
Statine wirken, indem sie das Enzym HMG-CoA-Reduktase hemmen, welches eine Schlüsselrolle in der Cholesterinproduktion spielt. Dies führt zu einer signifikanten Senkung des LDL-Cholesterins im Blut. Darüber hinaus stabilisieren Statine die Plaques in den Arterien, was das Risiko eines Plaque-Risses und damit verbundenen kardiovaskulären Ereignissen verringert. Ihre Bedeutung in der Therapie ist unbestritten, da sie als erste Wahl bei der Behandlung von erhöhten Cholesterinwerten gelten und auch bei Patienten mit bestehenden kardiovaskulären Erkrankungen eingesetzt werden.
Statine sind nicht nur lipidreduzierend, sondern haben auch entzündungshemmende Eigenschaften. Diese zusätzlichen Vorteile tragen zur Verbesserung der allgemeinen Herzgesundheit bei und unterstützen eine umfassende Therapie der Arteriosklerose.
Blutverdünner: Verhinderung von Thrombosen bei Arteriosklerose
Blutverdünner spielen eine entscheidende Rolle bei der Behandlung von Arteriosklerose, indem sie die Bildung von Blutgerinnseln verhindern. Zu den gängigsten Blutverdünnern gehören Acetylsalicylsäure (ASS) und Clopidogrel. Diese Medikamente wirken, indem sie die Thrombozytenaggregation hemmen, was bedeutet, dass die Blutplättchen weniger wahrscheinlich zusammenkleben und Gerinnsel bilden. Dies ist besonders wichtig für Patienten, die bereits an kardiovaskulären Erkrankungen leiden oder ein hohes Risiko für solche Erkrankungen haben.
Darüber hinaus können Blutverdünner in Kombination mit anderen Medikamenten eingesetzt werden, um die Wirksamkeit der Behandlung zu erhöhen. Bei Patienten mit fortgeschrittener Arteriosklerose oder nach interventionellen Eingriffen, wie Stent-Implantationen, wird oft eine Kombinationstherapie empfohlen, um das Risiko von Komplikationen weiter zu reduzieren.
Kombinationstherapien: Effektivität durch synergistische Ansätze erhöhen
Kombinationstherapien sind ein wichtiger Bestandteil der Arteriosklerose Therapie, da sie die Wirksamkeit der Behandlung erheblich steigern können. Durch die gleichzeitige Anwendung verschiedener Medikamente wird nicht nur das Risiko von kardiovaskulären Komplikationen gesenkt, sondern auch die Gesamtwirkung auf den Cholesterinspiegel und die Gefäßgesundheit verbessert. Diese synergistischen Ansätze ermöglichen es, unterschiedliche Wirkmechanismen zu kombinieren, was zu einer umfassenderen Behandlung führt. Patienten profitieren von einer individuell abgestimmten Therapie, die auf ihre spezifischen Risikofaktoren und Gesundheitszustände zugeschnitten ist.
Ein Beispiel für eine erfolgreiche Kombinationstherapie ist die gleichzeitige Anwendung von Statinen und Cholesterinresorptionshemmern. Diese Kombination zielt darauf ab, die Cholesterinwerte effektiver zu senken und die Stabilität der Arterienwände zu fördern. Durch den synergistischen Effekt dieser Medikamente können Patienten bessere Ergebnisse erzielen, was die Notwendigkeit von invasiven Eingriffen verringert und die Lebensqualität verbessert.
Statine und Ezetimib: Gemeinsam Cholesterinwerte senken
Die Kombination von Statinen und Ezetimib stellt eine effektive Strategie zur Senkung des LDL-Cholesterins dar. Statine hemmen die Cholesterinproduktion in der Leber, während Ezetimib die Cholesterinaufnahme im Darm blockiert. Diese synergistische Wirkung führt zu einer signifikanten Reduktion des LDL-Cholesterins im Blut, was das Risiko für kardiovaskuläre Erkrankungen verringert. Studien haben gezeigt, dass Patienten, die beide Medikamente einnehmen, bessere Cholesterinwerte erzielen als mit Statinen allein. Diese Kombination ist besonders vorteilhaft für Patienten, bei denen die Statintherapie nicht ausreicht, um die Cholesterinwerte zu kontrollieren.
| Medikament | Wirkmechanismus | Dosierung |
| Atorvastatin | Hemmung der Cholesterinproduktion | 10-80 mg täglich |
| Ezetimib | Hemmung der Cholesterinaufnahme im Darm | 10 mg täglich |
ASS und Clopidogrel: Optimale Kombination für Risikopatienten
Die Kombination von Acetylsalicylsäure (ASS) und Clopidogrel ist besonders vorteilhaft für Patienten mit einem erhöhten Risiko für kardiovaskuläre Ereignisse. Diese beiden Medikamente wirken synergistisch, indem sie die Thrombozytenaggregation hemmen und somit die Bildung von Blutgerinnseln verhindern. Diese Therapie ist besonders wichtig für Patienten nach einem Herzinfarkt oder Schlaganfall, da sie das Risiko eines weiteren Ereignisses erheblich senken kann. Die gleichzeitige Anwendung dieser Medikamente hat sich als effektiv erwiesen und wird häufig in der klinischen Praxis empfohlen.
Mehr lesen: Reflux husten medikamente: Effektive Lösungen für Ihre Beschwerden
Nebenwirkungen und Risiken: Sicherheit der Medikamente bewerten
Die Behandlung von Arteriosklerose mit Medikamenten kann mit verschiedenen Nebenwirkungen und Risiken verbunden sein. Es ist wichtig, diese potenziellen Nebenwirkungen zu verstehen, um die Sicherheit der Therapie zu gewährleisten. Häufige Nebenwirkungen können das Wohlbefinden der Patienten beeinträchtigen und müssen daher sorgfältig überwacht werden. Ärzte sollten Patienten über mögliche Risiken informieren und regelmäßige Kontrollen durchführen, um sicherzustellen, dass die Behandlung effektiv und sicher ist.
Zusätzlich zur Überwachung der Nebenwirkungen ist es entscheidend, Strategien zur Risikominderung zu entwickeln. Dies kann durch eine enge Zusammenarbeit zwischen Patienten und Ärzten erreicht werden, um individuelle Behandlungspläne zu erstellen, die auf den spezifischen Gesundheitszustand des Patienten zugeschnitten sind. Eine offene Kommunikation über auftretende Symptome und die Anpassung der Medikation können dazu beitragen, unerwünschte Wirkungen zu minimieren und die Lebensqualität der Patienten zu verbessern.
Häufige Nebenwirkungen von Statinen und Blutverdünnern
Statine und Blutverdünner, die häufig zur Behandlung von Arteriosklerose eingesetzt werden, können verschiedene Nebenwirkungen hervorrufen. Zu den häufigsten Nebenwirkungen von Statinen gehören Muskelschmerzen, Müdigkeit und Verdauungsprobleme. Blutverdünner wie Acetylsalicylsäure (ASS) und Clopidogrel können Magenbeschwerden, Blutungen oder allergische Reaktionen verursachen. Es ist wichtig, dass Patienten über diese möglichen Nebenwirkungen informiert sind, um schnell auf Veränderungen ihres Gesundheitszustands reagieren zu können.
- Muskelschmerzen und -schwäche bei Statinen
- Magenbeschwerden und Blutungen bei Blutverdünnern
- Allergische Reaktionen auf Medikamente
Strategien zur Minimierung von Nebenwirkungen bei der Therapie
Um die Nebenwirkungen von Arteriosklerose Medikamenten zu minimieren, können verschiedene Strategien angewendet werden. Eine enge Zusammenarbeit zwischen Patienten und Ärzten ist entscheidend, um individuelle Behandlungspläne zu erstellen, die auf die spezifischen Bedürfnisse des Patienten abgestimmt sind. Regelmäßige Überwachung und Anpassung der Medikation können helfen, unerwünschte Wirkungen frühzeitig zu erkennen und zu adressieren. Zudem sollten Patienten über ihre Symptome offen kommunizieren, um gemeinsam Lösungen zu finden. Eine gesunde Lebensweise, einschließlich ausgewogener Ernährung und regelmäßiger Bewegung, kann ebenfalls dazu beitragen, die Verträglichkeit der Medikamente zu verbessern und das allgemeine Wohlbefinden zu steigern.
Lebensstiländerungen: Ergänzende Maßnahmen zur Medikation
Lebensstiländerungen spielen eine wesentliche Rolle in der Behandlung von Arteriosklerose und können die Wirksamkeit von Medikamenten gegen Arteriosklerose erheblich unterstützen. Eine gesunde Ernährung, die reich an Obst, Gemüse, Vollkornprodukten und gesunden Fetten ist, kann dazu beitragen, Cholesterinwerte zu senken und das Risiko von kardiovaskulären Erkrankungen zu verringern. Gleichzeitig sollten Patienten darauf achten, den Konsum von gesättigten Fetten, Zucker und verarbeiteten Lebensmitteln zu reduzieren. Auch die regelmäßige Durchführung von körperlicher Aktivität ist entscheidend, um die Herzgesundheit zu fördern und das Risiko von Komplikationen zu minimieren.
Zusätzlich zur Ernährung ist die Förderung eines aktiven Lebensstils von großer Bedeutung. Bewegung hilft nicht nur, das Gewicht zu kontrollieren, sondern verbessert auch die Blutfettwerte und den Blutdruck. Es wird empfohlen, mindestens 150 Minuten moderate körperliche Aktivität pro Woche anzustreben. Diese Veränderungen können nicht nur die Wirkung der medikamentösen Therapie unterstützen, sondern auch die Lebensqualität der Patienten erheblich verbessern.
Ernährung und Bewegung: Lebensstil zur Unterstützung der Therapie
Eine ausgewogene Ernährung und regelmäßige Bewegung sind entscheidend für Patienten mit Arteriosklerose. Es ist ratsam, sich auf eine mediterrane Ernährung zu konzentrieren, die reich an gesunden Fetten wie Olivenöl, Nüssen und Fisch ist. Diese Nahrungsmittel können helfen, die Cholesterinwerte zu senken und Entzündungen im Körper zu reduzieren. Darüber hinaus sollten Patienten versuchen, mindestens 30 Minuten pro Tag aktiv zu sein, sei es durch Spaziergänge, Radfahren oder andere Sportarten, die ihnen Freude bereiten. Diese Ansätze können die Effektivität der Arteriosklerose Therapie mit Arzneimitteln erheblich steigern und die allgemeine Gesundheit fördern.
Raucherentwöhnung: Einfluss auf die Behandlung von Arteriosklerose
Rauchen hat erhebliche negative Auswirkungen auf die Gesundheit der Blutgefäße und trägt zur Entstehung von Arteriosklerose bei. Die Chemikalien im Zigarettenkonsum schädigen die Innenwände der Arterien, fördern die Ablagerung von Cholesterin und erhöhen das Risiko für Herz-Kreislauf-Erkrankungen. Eine Raucherentwöhnung kann die Gesundheit der Gefäße erheblich verbessern und das Risiko von kardiovaskulären Komplikationen signifikant senken. Darüber hinaus kann das Aufhören mit dem Rauchen die Wirkung von Medikamenten gegen Arteriosklerose verstärken und die allgemeine Lebensqualität der Patienten erhöhen. Die Vorteile einer Raucherentwöhnung sind somit nicht nur kurzfristig, sondern haben auch langfristige positive Effekte auf die Herzgesundheit.
Neue Behandlungsmöglichkeiten: Forschung und innovative Ansätze
In der Behandlung von Arteriosklerose gibt es ständig Fortschritte in der Forschung, die vielversprechende neue Therapieansätze bieten. Innovative Medikamente und Therapien werden entwickelt, um die Cholesterinsenkung zu optimieren und die Gefäßgesundheit zu verbessern. Eine solche neue Richtung sind PCSK9-Hemmer, die das LDL-Cholesterin signifikant reduzieren und eine vielversprechende Option für Patienten darstellen, die auf herkömmliche Therapien nicht ausreichend ansprechen. Diese neuen Ansätze könnten in Zukunft die Standardtherapien ergänzen und die Behandlungsergebnisse für viele Patienten verbessern.
Zusätzlich werden experimentelle Therapien erforscht, die auf spezifische Mechanismen der Arteriosklerose abzielen. Dazu gehören Ansätze, die auf die Entzündungsprozesse im Körper abzielen oder die Funktion der Blutgefäße direkt verbessern. Diese neuen Therapien könnten nicht nur die Cholesterinwerte senken, sondern auch die Gefäßwandgesundheit fördern und somit das Risiko für kardiovaskuläre Ereignisse weiter verringern. Die laufenden klinischen Studien werden entscheidend sein, um die Wirksamkeit und Sicherheit dieser innovativen Ansätze zu bestätigen.
PCSK9-Hemmer: Zukunft der Cholesterinsenkung in der Therapie
PCSK9-Hemmer sind eine neue Klasse von Medikamenten, die eine revolutionäre Rolle in der Behandlung von Arteriosklerose spielen könnten. Sie wirken, indem sie das Protein PCSK9 hemmen, das den Abbau von LDL-Rezeptoren in der Leber fördert. Durch die Hemmung dieses Proteins wird die Anzahl der LDL-Rezeptoren erhöht, was zu einer effektiveren Entfernung von LDL-Cholesterin aus dem Blut führt. Klinische Studien haben gezeigt, dass PCSK9-Hemmer signifikante Senkungen des LDL-Cholesterins bewirken können, was sie zu einer vielversprechenden Option für Patienten macht, die mit herkömmlichen Therapien nicht ausreichend behandelt werden. Diese neuen Medikamente könnten in Zukunft eine wichtige Ergänzung zur bestehenden Arteriosklerose Therapie mit Arzneimitteln darstellen.
Emerging Therapien: Aktuelle Entwicklungen in der Arteriosklerosebehandlung
Die Forschung im Bereich der Arteriosklerosebehandlung hat in den letzten Jahren viele neue und innovative Ansätze hervorgebracht. Zu den vielversprechenden Entwicklungen gehören Therapien, die auf die Modulation des Immunsystems abzielen, um Entzündungen in den Blutgefäßen zu reduzieren. Auch die Verwendung von Nanotechnologie zur gezielten Abgabe von Medikamenten direkt an die betroffenen Stellen wird untersucht. Diese innovativen Ansätze könnten nicht nur die Behandlungsergebnisse verbessern, sondern auch die Notwendigkeit invasiver Eingriffe verringern. Die Ergebnisse laufender Studien werden entscheidend sein, um das Potenzial dieser neuen Therapien zu bewerten und in die klinische Praxis zu integrieren.
Die Rolle von Telemedizin in der Arteriosklerosebehandlung
Die Integration von Telemedizin in die Behandlung von Arteriosklerose bietet neue Möglichkeiten zur Verbesserung der Patientenversorgung. Durch Fernüberwachung können Ärzte die Vitalzeichen und Cholesterinwerte ihrer Patienten in Echtzeit verfolgen, was eine schnellere Anpassung der Therapie ermöglicht. Diese Technologie könnte insbesondere für Patienten von Vorteil sein, die Schwierigkeiten haben, regelmäßig zu Arztterminen zu erscheinen, sei es aufgrund von Mobilitätseinschränkungen oder geografischer Entfernung zu spezialisierten Kliniken. Die Nutzung von Telemedizin kann auch die Kommunikation zwischen Patienten und Ärzten verbessern, indem sie einen kontinuierlichen Austausch von Informationen und Feedback ermöglicht.
Darüber hinaus eröffnet die Telemedizin neue Wege zur Prävention und Aufklärung. Patienten können über digitale Plattformen Zugang zu maßgeschneiderten Programmen zur Lebensstiländerung erhalten, die Ernährungstipps, Bewegungsanleitungen und Unterstützung bei der Raucherentwöhnung umfassen. Solche Programme können individuell angepasst werden, um den spezifischen Bedürfnissen der Patienten gerecht zu werden und sie aktiv in ihre Gesundheitsversorgung einzubeziehen. Diese Entwicklungen könnten nicht nur die Effektivität der medikamentösen Therapie erhöhen, sondern auch das allgemeine Gesundheitsbewusstsein und die Eigenverantwortung der Patienten fördern.